
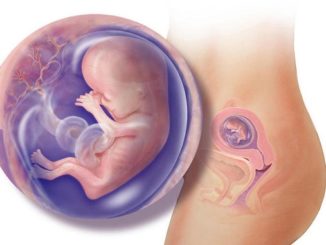
Второй месяц беременности внешне еще никак не проявляется, но в организме полным ходом идёт закладка внутренних органов и систем – эмбриогенез. Этот период очень важен для здорового развития плода, и считается наиболее опасным. Поэтому будещей маме просто необходимо знать,
5-6 недели беременности: как развивается эмбрион
- Появляются желудок, ротик, челюсти.
- В развитии центральная нервная система (ЦНС): нервная трубка (прообраз спинного мозга) и кора головного мозга. Нервная трубка закрывается. Если этого не происходит, то возникает такой порок развития, как спинномозговая грыжа. Намечаются слои в коре головного мозга.
- Печень активно вырабатывает клетки крови (плодовое кроветворение), на более поздних сроках беременности и после рождения этот процесс происходит в костном мозге.
- Усложняется строение сердечно-сосудистой системы: к 6-й неделе, при ультразвуковом исследовании определяется сердцебиение. Формируются кровеносные сосуды.
- Формируются конечности. Рост эмбриона составляет б мм.
7-я неделя беременности
- Формируется лицо, глаза.
- Хорошо различимы большая голова, руки и ноги с ластообразными расщеплениями на концах — впоследствии из них образуются пальцы рук и ног.
- Между головой и туловищем различается шея.
- Сердце и сосуды начинают работать вместе: сердце перегоняет эмбриональную кровь по сосудам.
- Продолжает формироваться строение кишечника, почек, печени, легких. Появляются надпочечники.
- У плода формируется половая система, закладывается зачаток половых органов, но пол различить еще не удастся. Продолжается рост эмбриона: он достигает в длину 12-13 мм.
8-я неделя беременности
- Формируется нос: появляются ноздри, кончик носа.
- Появляется рот.
- Если в этот период на плод воздействует какой-либо повреждающий фактор, может нарушиться формирование носа и верхней губы (произойдет не заращение верхней губы так называемая заячья губа).
- В ротовой полости появляется язык, челюсти становятся похожи на челюсти новорожденного.
- Усложняется строение наружного уха, появляется внутреннее ухо.
- Можно зафиксировать мозговую деятельность плода.
- Появляются кисти, предплечья, плечи, пальцы рук (все еще стянутые перепонкой), бедра, голени, стопы, пальцы ног также с перепонкой.
- На этом сроке у плода имеется маленький хвостик.
- На руках, ногах и остальных частях тела возникают зачаточные мышцы, появляются первые движения плода. Для женщины еще не ощутимые.
- Рост тела плода составляет в среднем 4 см. На 2-м месяце беременности рост эмбриона увеличивается на 1 см в неделю. Масса эмбриона составляет 4-5 г.
На втором месяце беременности начинает формироваться плацента- это специальный орган, который является посредником между матерью и плодом. Через плаценту посредством пуповины к плоду поступают кислород и питательные вещества, а от него выводятся продукты обмена, углекислый газ. С появлением плаценты ускоряется рост плода и увеличивается количество околоплодных вод.

Второй месяц беременности: симптомы и ощущения
Самочувствие женщины на втором месяце беременности,по сравнению с первым месяцем, сильно не меняется. Внешне беременность практически незаметна. Возможно появление пигментных пятен на лице, голубых прожилок на груди.
На втором месяце беременности рекомендуется встать на учет у врача женской консультации всем беременным, особенно относящимся к группе заболеваний высокого риска.
Группа заболеваний высокого риска:
- сахарный диабет,
- гипертоническая болезнь, пороки сердца,
- хронический пиелонефрит, гломерулонефрит, аномалии строения или положения почек,
- заболевания печени: гепатит, цирроз, нарушения обмена билирубина,
- заболевания крови,
- эпилепсия,
- наличие в анамнезе травм головного или спинного мозга,
- миастения (серьезное нервно-мышечное заболевание),
- онкологические заболевания,
- туберкулез,
- перенесенные венерические заболевания (сифилис, гонорея),
- аномалии строения матки (двурогая, седловидная матка, удвоение матки и т. д.),
- привычное не вынашивание или наличие преждевременных родов в анамнезе.
Также особого внимания заслуживают женщины:
- имеющие первые роды после 30 лет, повторные роды после 40 лет; если возраст отца более 45 лет,
- состоящие в близкородственном браке (например двоюродным братом),
- родившие мертвого ребенка или ребенка с тяжелыми заболеваниями.
Для того чтобы полностью исключить угрозу для жизни и здоровья беременной, уже при первом посещении женской консультации собирается консилиум врачей. В него, как правило, входят акушер-гинеколог, терапевт и специалист по основному заболеванию женщины.
Врачи должны решить вопрос о том, какова вероятность благополучного завершения беременности, и дать соответствующие рекомендации. Если принимается решение о сохранении беременности, то женщине проводится лечение основного заболевания, которое поможет в оптимальных условиях выносить плод и благополучно родить.
Назначение лекарственных препаратов производится с учетом срока беременности, возможного воздействия на плод и женский организм.
При первом посещении женской консультации необходимо также ответить на ряд вопросов
- Были ли осложнения в родах у вашей мамы при вашем рождении.
- Как протекали детство и подростковый период
- Какими инфекционными заболеваниями вы болели? Есть ли хронические заболевания, опухоли внутренних органов печени, почек, сердца), были ли операции? Не переболели ли вы гепатитом, туберкулезом, гонореей, сифилисом, краснухой; нет ли ВИЧ-инфекции
- Когда начались и установились менструации, какова их продолжительность, регулярность? Были ли нарушения менструального цикла? Когда была последняя менструация?
- В каком возрасте вы начали половую жизнь, сколько было половых партнеров, а также какие способы контрацепции использовались
- Были ли в прошлом гинекологические заболевания: воспаления придатков, матки, влагалища, миомы матки, эрозии шейки матки? Не производилось ли выскабливание стенок полости матки? Если производилось, то по какой причине
- Сколько было беременностей, абортов (самопроизвольных и медицинских)? Сколько было родов? Их исход: на каком сроке произошли роды, пол и масса плода, наличие осложнений при предыдущих беременностях и родах, течение послеродового периода
- Существует ли аллергия на какие-либо лекарственные препараты? Где вы работаете и есть ли профессиональные вредности
- Состояние здоровья мужа и родителей с обеих сторон: не было ли наследственных заболеваний, психических отклонений? Наличие у мужа инфекционных или хронических заболеваний
- Количество детей, состояние их здоровья
- Имеются ли у вас или вашего мужа вредные привычки: курение, злоупотребление алкоголем, наркомания, токсикомания
- Желанна ли эта беременность
- Сразу ли наступила беременность или женщина в течение некоторого времени не могла забеременеть, хотя и не предохранялась
- Не принимались ли какие-либо лекарственные препараты в начальные сроки данной беременности
Получив ответы на эти вопросы, врач производит наружный осмотр женщины: определяет тип телосложения, массу тела, рост, окружность живота, осматривает молочные железы, пальпирует их (на предмет обнаружения уплотнений), осматривает кожные покровы и слизистые оболочки, выясняет состояние зубов.
Затем измеряет артериальное давление, подсчитывает пульс, выслушивает легкие, сердце, пальпирует живот (печень, селезенку). Акушерка измеряет таз женщины.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Затем производится внутренний (вагинальный) осмотр беременной. Сначала при помощи зеркал осматриваются слизистая влагалища, поверхность шейки матки, берутся мазки для определения степени чистоты влагалища, на наличие возбудителей инфекции, на обнаружение злокачественных клеток на поверхности шейки матки.
Затем производится двуручное исследование внутренних половых органов (одна рука введена во влагалище, вторая помогает исследованию со стороны передней брюшной стенки).
Читайте также:
5 акушерская неделя беременности
Уточняется состояние шейки матки (вход в нее должен быть закрыт), определяются размеры матки, ее форма, консистенция, положение в малом тазу, подтверждается (или опровергается) наличие беременности, уточняется срок. Ощупываются придатки, стенки малого таза (на наличие деформаций, опухолей, особенностей строения малого таза).
При этом оформляется специальная медицинская документация карта беременности, куда заносятся результаты опроса и обследования. При необходимости женщину направляют на ультразвуковое исследование.
Например, при подозрении на угрозу выкидыша, для уточнения срока беременности, при подозрении на многоплодную беременность.
При первом посещении женской консультации проводятся обязательные исследования:
- Общий анализ мочи: определяются цвет, плотность, прозрачность, наличие белка, сахара, количество лейкоцитов, наличие бактерий, эпителиальных клеток, солей.
- Общий анализ крови: определяется содержание в крови эритроцитов (красных клеток крови), гемоглобина, лейкоцитов, тромбоцитов, скорость оседания эритроцитов (СОЭ).
- Определение группы крови, резус-фактора, при отрицательном резус-факторе у беременной исследуется кровь на наличие антирезусных антител.
- Исследование крови на сифилис, ВИЧ, гепатиты (В, С).
- Исследование на наличие иммунитета к краснухе.
- Биохимический анализ крови: содержание в крови белка, глюкозы, креатинина, холестерина, билирубина, некоторых ферментов, указывающих на состояние печени.
- Анализ крови на определение антител к группе TORCH-инфекций, таких как токсоплазмоз, краснуха, цитомегаловирус, хламидиоз.
- Соскоб из половых путей для обнаружения хламидий, микоплазм, уреоплазм, вируса простого герпеса, цитомегаловируса.
- Общий анализ мочи проводится при каждом посещении врача, кровь на общий анализ сдается еще 2 раза в течение беременности.
Помимо акушера-гинеколога, на втором месяце беременности необходимо посетить терапевта, окулиста, при необходимости кардиолога, эндокринолога, стоматолога, отоларинголога, выполнить электрокардиографическое исследование.
До 20 недель беременности женщине рекомендуется посещать женскую консультацию 1 раз в месяц,при условии хорошего самочувствия и отсутствия жалоб.
Первый раз посетить врача желательно до 12 недель, так как до этого срока безопасно прервать беременность по желанию женщины или при наличии противопоказаний к ней.
Эмбрион — второй месяц беременности



Оставьте первый комментарий